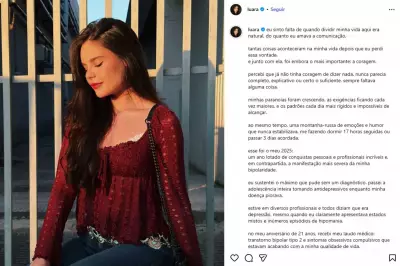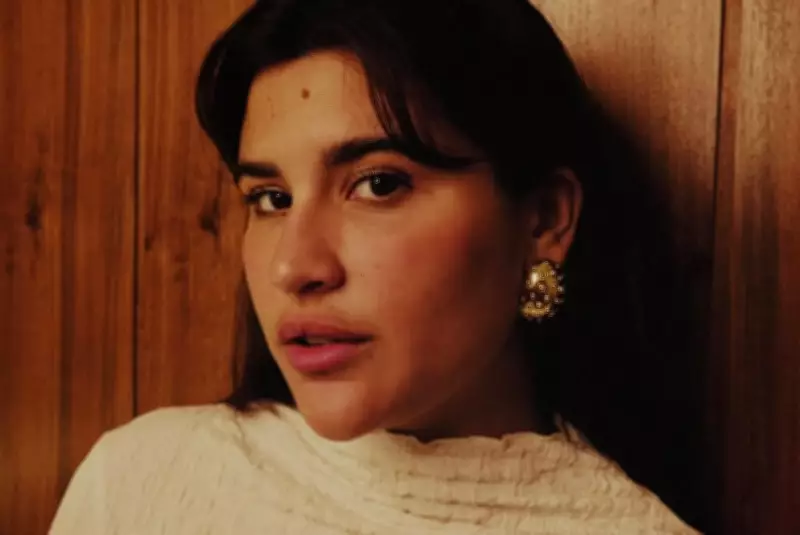
Giulia Costa, filha de Flávia Alessandra, revela diagnóstico de dermatilomania
A apresentadora Giulia Costa, de 25 anos, filha da renomada atriz Flávia Alessandra, abriu seu coração e revelou ter sido diagnosticada com dermatilomania, um transtorno psiquiátrico caracterizado pelo impulso recorrente e incontrolável de cutucar, espremer ou machucar a própria pele, o que frequentemente resulta em feridas visíveis e cicatrizes persistentes. Em uma entrevista exclusiva concedida à revista Quem, Giulia compartilhou que a descoberta desse quadro ocorreu após uma viagem internacional realizada com sua família, momento que desencadeou uma reflexão mais profunda sobre sua saúde mental.
O desafio do tratamento e a associação com o estresse
Ao detalhar seu processo terapêutico, Giulia associou claramente o transtorno a níveis elevados de estresse e a uma intensa pressão psicológica que enfrenta no dia a dia. Ela enfatizou que controlar os impulsos enquanto permanece em ambientes que geram tensão constitui a parte mais desafiadora e difícil de todo o tratamento. Segundo suas próprias palavras, a psicóloga que a acompanha já destacou que o grande desafio é literalmente "remar contra a maré" em contextos estressantes e desgastantes.
Giulia descreveu sua recuperação como um caminho gradual e cheio de pequenos avanços. "São passinhos mesmo. Tudo é válido, cada conquista é válida", afirmou ela, reconhecendo com sabedoria que o processo pode ser mais lento do que o desejado, mas de forma alguma é impossível. Essa perspectiva positiva e realista reflete sua determinação em enfrentar o transtorno com coragem e resiliência.
O que é a dermatilomania: um transtorno reconhecido pela psiquiatria
A dermatilomania é oficialmente denominada Transtorno de Escoriação na comunidade médica. De acordo com o psiquiatra Roberto Ratzke, professor da Universidade Federal do Paraná (UFPR) e coordenador da Pós-Graduação do Hospital Heidelberg, o diagnóstico está minuciosamente descrito no Manual Diagnóstico e Estatístico de Transtornos Mentais (DSM-5-TR), dentro do espectro do transtorno obsessivo-compulsivo e de transtornos relacionados. A Classificação Internacional de Doenças (CID-11) também a inclui entre os transtornos de comportamentos repetitivos focados no corpo, ao lado da tricotilomania, que é o impulso de arrancar cabelos ou pelos.
Segundo Ratzke, o diagnóstico é essencialmente clínico e realizado por meio de uma entrevista detalhada baseada nos critérios rigorosos do DSM-5. Para ser considerado um transtorno de fato, o comportamento precisa causar um prejuízo significativo na vida do indivíduo, durar vários meses e resultar em lesões aparentes na pele. É comum que os pacientes tentem esconder essas marcas com roupas compridas ou outros artifícios, devido ao constrangimento e à baixa autoestima.
O especialista explica que o ato de machucar a pele pode ocorrer de forma automática, principalmente em momentos de tensão, preocupação ou ansiedade, embora em alguns casos haja uma consciência clara do comportamento. O impulso funciona como uma tentativa desesperada de aliviar um sofrimento psíquico profundo, mas acaba reforçando um ciclo repetitivo e vicioso, semelhante ao observado no transtorno obsessivo-compulsivo.
A pele como alvo, mas a origem é emocional
Do ponto de vista dermatológico, a condição apresenta características próprias e distintas. A dermatologista Sarah Thé Coelho, com pós-graduação pelo Hospital Israelita Albert Einstein, afirma categoricamente que a dermatilomania não é uma doença primariamente dermatológica, mas sim um transtorno psiquiátrico que se manifesta de maneira visível na pele. Clinicamente, são observadas feridas em diferentes estágios de cicatrização, crostas repetitivas e lesões concentradas em áreas acessíveis, como rosto, braços e colo.
Muitas vezes, as lesões são desproporcionais ao problema inicial – por exemplo, poucas espinhas podem resultar em muitas escoriações graves. A médica esclarece que espremer uma espinha ocasionalmente não caracteriza o transtorno. Na dermatilomania, há um impulso recorrente e difícil de controlar, sofrimento emocional associado, tentativas frustradas de parar e um impacto negativo profundo na vida social e na autoestima do indivíduo.
O estresse é apontado como um dos principais gatilhos desse comportamento. Momentos de ansiedade, frustração ou sobrecarga emocional aumentam consideravelmente o impulso de manipular a pele como uma forma de alívio momentâneo. O grande problema, segundo a dermatologista, é que esse alívio é apenas temporário e acaba reforçando o comportamento de maneira perigosa, criando um ciclo difícil de romper.
Associação com ansiedade e depressão
A dermatilomania raramente aparece de forma isolada. Ratzke afirma que há uma proximidade psicopatológica evidente com o transtorno obsessivo-compulsivo e que os comportamentos repetitivos costumam surgir justamente para aliviar um sofrimento psíquico subjacente. A dermatologista Sarah acrescenta que o quadro frequentemente está associado a transtornos de ansiedade, depressão e até ao transtorno dismórfico corporal.
Essa sobreposição de condições reforça a necessidade crucial de uma avaliação conjunta com um psiquiatra ou psicólogo quando há suspeita diagnóstica, garantindo um tratamento abrangente e eficaz.
Tratamento multidisciplinar é a chave
O tratamento mais eficaz para a dermatilomania é a psicoterapia, conforme destacado por Ratzke. Como o transtorno foi reconhecido oficialmente apenas em 2013 no DSM-5, ainda existem poucos estudos robustos sobre medicação específica. No entanto, quando há comorbidade com depressão, ansiedade generalizada ou transtorno obsessivo-compulsivo, podem ser indicados antidepressivos inibidores seletivos da recaptação de serotonina, como fluoxetina, sertralina e escitalopram.
Do lado dermatológico, o foco principal é tratar inflamações, prevenir infecções secundárias e reduzir o risco de cicatrizes permanentes que possam afetar a aparência e a autoestima. A condição tende a ser crônica, com períodos alternados de melhora significativa e recaída preocupante. Ainda assim, os especialistas ressaltam com convicção que o reconhecimento precoce e o acompanhamento adequado por uma equipe multidisciplinar podem reduzir drasticamente os episódios de crise e preservar de maneira substancial a qualidade de vida dos pacientes.