Mpox volta a preocupar autoridades de saúde no Brasil com quase 90 casos em 2026
A doença viral mpox, anteriormente conhecida como varíola dos macacos, retornou ao centro das atenções da saúde pública brasileira neste ano de 2026. Segundo dados atualizados do Ministério da Saúde, o país já registrou aproximadamente 90 casos confirmados da infecção, além de outras 171 notificações suspeitas que permanecem sob investigação das autoridades sanitárias.
Diante desse cenário, uma pergunta crucial emerge entre a população e profissionais da saúde: a mpox pode realmente levar à morte? Qual seria a taxa de letalidade dessa doença que voltou a circular com força no território nacional?
Cenário atual não é alarmante, mas exige vigilância constante
De acordo com informações oficiais do Ministério da Saúde, a situação atual no Brasil não é considerada alarmante. Todos os casos confirmados até o momento foram classificados como leves ou moderados, sem registros de quadros graves ou óbitos relacionados à doença.
No entanto, especialistas em doenças infecciosas reforçam que a gravidade da mpox depende fundamentalmente de dois fatores principais: a variante específica do vírus e as condições clínicas individuais de cada paciente. Essa combinação pode determinar desde casos assintomáticos até situações que exigem hospitalização.
Letalidade varia drasticamente conforme o clado viral
A mpox é causada por um vírus que possui diferentes variantes, denominadas cientificamente como clados. O clado 1 é considerado significativamente mais transmissível e mais grave do que o clado 2, que foi responsável pelo surto global ocorrido em 2022.
Em surtos anteriores associados especificamente ao clado 1, a taxa de letalidade chegou a impressionantes 10% — o que significa que, em determinados contextos epidemiológicos, uma em cada dez pessoas infectadas poderia evoluir para óbito.
Em setembro de 2023, pesquisadores identificaram na República Democrática do Congo uma subvariante do clado 1, chamada clado 1B, descrita como ainda mais transmissível e potencialmente mais agressiva que suas predecessoras. Com base em dados epidemiológicos prévios, estima-se que a taxa de letalidade dessa subvariante possa variar entre 3% e 10%, dependendo das condições específicas do surto e do acesso à assistência em saúde disponível.
Já o clado 2, responsável pela disseminação internacional da doença em 2022, apresentou taxas de letalidade significativamente menores, variando de apenas 0,1% a 0,5%. Embora seja considerado menos letal em termos percentuais, essa variante demonstrou alto potencial de espalhamento comunitário, especialmente em ambientes urbanos densamente povoados.
Quais grupos populacionais correm maior risco?
Na maioria dos casos registrados, a mpox se apresenta como uma doença autolimitada: os sintomas costumam desaparecer espontaneamente em poucas semanas sem necessidade de intervenção médica específica. A infecção geralmente provoca:
- Febre moderada a alta
- Mal-estar generalizado
- Linfonodos aumentados (ínguas)
- Lesões cutâneas características
No entanto, alguns grupos populacionais apresentam risco consideravelmente maior de desenvolver complicações graves:
- Pessoas imunocomprometidas (como pacientes com HIV não controlado ou em tratamento oncológico)
- Crianças, especialmente as mais jovens
- Gestantes em qualquer fase da gravidez
Nesses públicos considerados mais vulneráveis, a doença pode evoluir para quadros clínicos mais graves e com maior risco de complicações sistêmicas, exigindo monitoramento médico constante.
Sintomas da mpox: do inespecífico ao característico
A infecção por mpox nem sempre provoca sintomas aparentes, podendo passar despercebida em muitos casos. Quando se manifesta clinicamente, o quadro inicial costuma ser inespecífico e pode facilmente se confundir com outras viroses comuns. Entre os sinais mais frequentes estão:
- Febre súbita
- Mal-estar persistente
- Dor de cabeça intensa
- Dores musculares difusas
- Cansaço excessivo
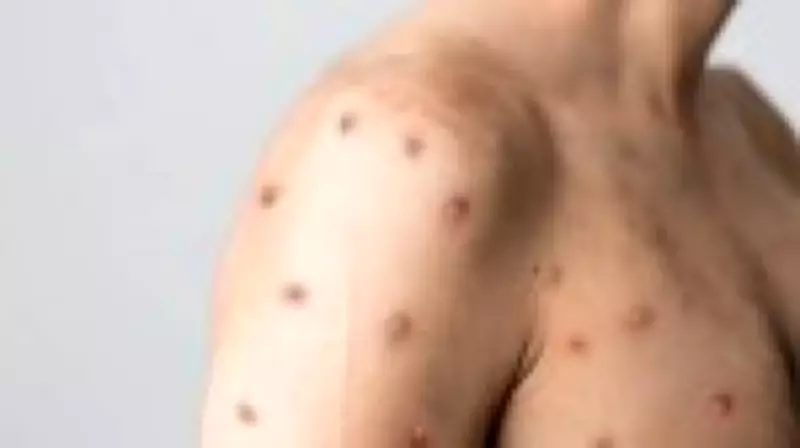
A principal característica diagnóstica da doença, no entanto, é o surgimento de lesões na pele, geralmente descritas como bolhas ou pústulas que evoluem para crostas. Em mais da metade dos casos documentados, essa alteração cutânea aparece antes mesmo da febre, sendo frequentemente o primeiro sinal perceptível da infecção.
É importante realizar um alerta crucial: embora imagens amplamente divulgadas na mídia mostrem pacientes com múltiplas lesões espalhadas por diversas regiões do corpo, nem sempre o quadro clínico se apresenta dessa forma. Muitas pessoas infectadas apresentam apenas uma única lesão isolada. Essa variação na apresentação clínica pode gerar dúvidas sobre a causa real da alteração na pele e, consequentemente, atrasar o diagnóstico adequado.
Diante de qualquer suspeita de infecção por mpox, a recomendação unânime das autoridades sanitárias é procurar avaliação médica especializada para orientação adequada e possível confirmação diagnóstica.
Abordagem terapêutica: tratamento de suporte e isolamento
Não existe, até o momento, um tratamento farmacológico específico aprovado para a mpox na maioria dos casos. A conduta médica padrão é, em geral, de suporte sintomático:
- Controle adequado dos sintomas
- Manutenção de boa hidratação oral
- Alimentação balanceada e nutritiva
Também é orientado que a pessoa infectada permaneça em isolamento domiciliar até que todas as lesões cutâneas estejam completamente cicatrizadas, reduzindo significativamente o risco de transmissão comunitária do vírus.
A Organização Mundial da Saúde (OMS) recomenda ainda evitar coçar ou estourar intencionalmente as lesões. Além de facilitar a disseminação do vírus para outras pessoas e superfícies, a manipulação inadequada das bolhas pode abrir portas para infecções bacterianas secundárias que complicam o quadro clínico.
Quadros graves ou sintomas persistentes podem exigir internação hospitalar para monitoramento contínuo e tratamento intensivo, com foco principal na prevenção de complicações potencialmente fatais. Pessoas imunocomprometidas, gestantes e crianças são consideradas grupos de maior risco e devem redobrar a atenção diante de qualquer sinal de piora clínica.









